- Article
- Source : Campus Sanofi
- 28 sept. 2022
Systèmes de santé dans l’Union Européenne : état des lieux

Aussi loin que remontent les premiers écrits connus, un « embryon » de politique de santé semblait déjà être en place à la plus ancienne Antiquité. Dans la plupart des sociétés, on apercevait en effet une certaine organisation de la profession médicale. Il aura cependant fallu attendre que l’enjeu sanitaire soit suffisamment important, parallèlement à une médecine suffisamment efficace, pour que les prémices d’un système de santé voient le jour, au cours du XIXème siècle de notre ère...
Depuis ce temps, les systèmes de santé au sein de l’Union Européenne diffèrent, se transforment, et évoluent au grès des performances observées.1 Voyons de plus près de quoi il est question... avec un état des lieux en infographie.
Système de santé : quel triptyque gagnant ?
Et si on commençait par définir ce qu’est un système de santé ? Si cela peut paraitre clair pour certains, ce n’est pas forcément une généralité. Un système de santé représente un ensemble d’institutions, d’organisations, de ressources et d’acteurs dont l’objectif premier est d’améliorer l’état de santé de la population.2
Tout système de santé possède donc :
.png)
.png)
.png)
Beveridgien ou Bismarckien, l’histoire des deux modèles originels
Assistance versus assurance : c’est comme cela que l’on pourrait différencier ces deux modèles aux fondements bien différents.
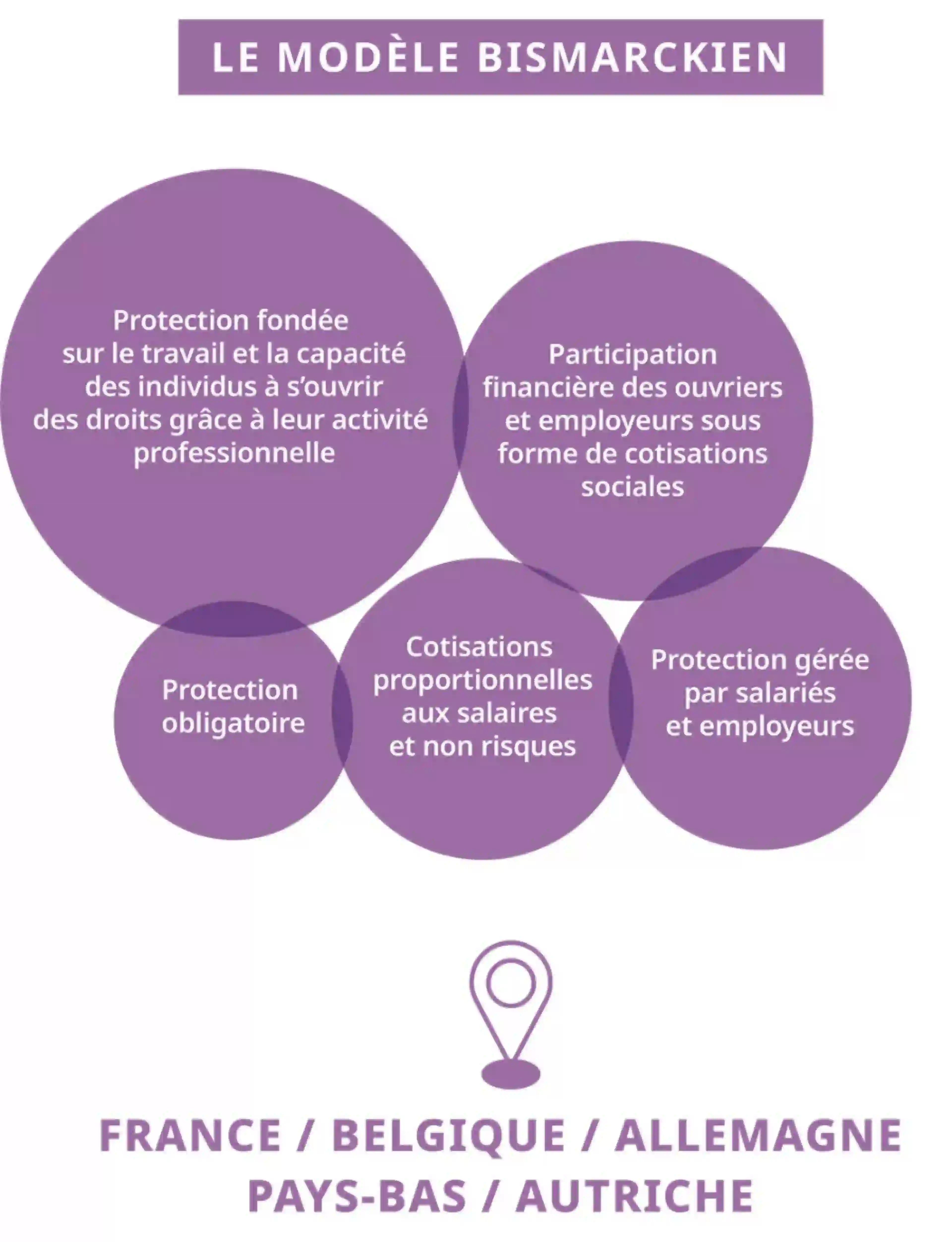
D’une part, le système Bismarckien, du chancelier allemand Otto von Bismarck, figure emblématique de la protection sociale, remonte au XIXème siècle. Bismarck ayant mis en place un système de protection sociale contre les risques maladie, les accidents de travail, la vieillesse et l’invalidité.4
Ce système peut être défini comme « assurantiel » puisque la protection sociale est accordée en contrepartie d’une activité professionnelle. La politique de Bismarck était de lutter contre les syndicats et la montée du socialisme : il a alors mis en place cette « assurance » sociale pour améliorer les conditions de vie de la classe ouvrière.4,5
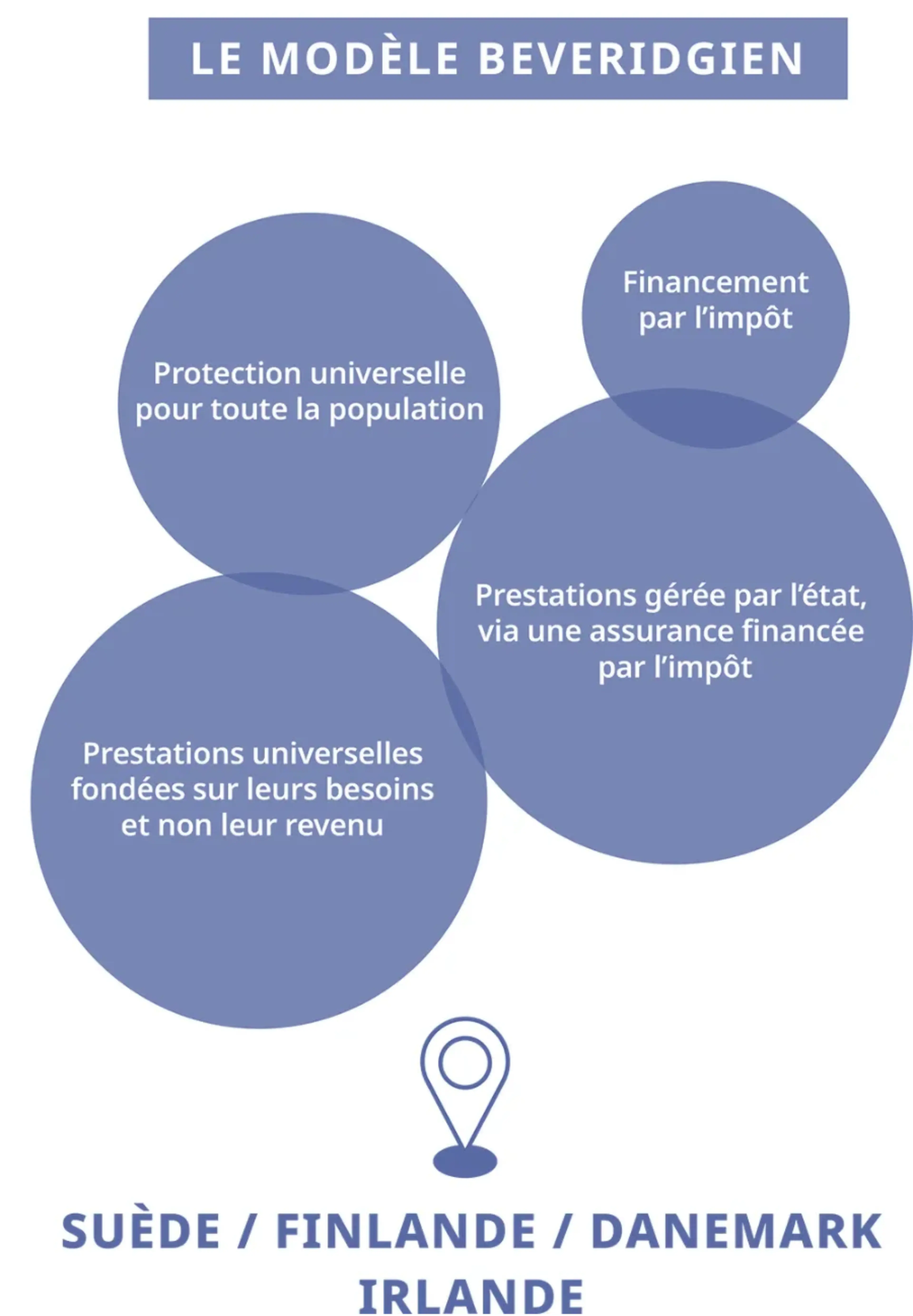
D’autre part, le système Beveridgien provient de l’économiste britannique William Beveridge. Suite à la rédaction d’un rapport à la demande du gouvernement, il établit plusieurs principes d’assurance maladie, a priori sans réelle cohérence.
La qualification en tant que système assistanciel se rapporte notamment au fait que l’ensemble de la population est protégé, sans condition d’activité ni de salaire.4
Alors pour s’y retrouver, voici les grands fondements de chacun de ces systèmes.4

Le tout noir ou le tout blanc ?
À l’origine, des tendances semblaient se dessiner parmi les pays de l’Union Européenne (UE).2,6
Mais au vu des grands fondements cités précédemment, il apparait alors évident qu’en France aujourd’hui, la Sécurité Sociale pioche çà et là certains principes pour former ce qu’on appelle désormais un « système mixte ».4
Il en est de même pour l’ensemble de l’UE. Car même si, à l’origine, certains pays s’imprègnent plutôt de certaines caractéristiques du système Bismarckien ou du système Beveridgien, la plupart d’entre eux adoptent aujourd’hui désormais un système mixte.2,6
Et avec le temps des évolutions sont apparues.
Parce que côté Bismarckien, l’autonomie médicale conduit la population à mobiliser des ressources parfois très importantes. La régulation de ce système n’est pas pensée pour que ces ressources servent l’intérêt général.
Parce que côté Beveridgien, un secteur privé s’est créé, ne se rendant accessible qu’aux plus riches. L’Agence nationale de l’excellence clinique (National Institute for Clinical Excellence) n’accorde en effet le remboursement qu’aux soins considérés comme les plus efficients, engendrant une médecine à deux vitesses...7
Alors pour estomper ces zones d’ombres, mais aussi pour s’adapter à l’état de santé de la population, les systèmes évoluent... et heureusement !
En effet, vieillissement de la population, augmentation des maladies chroniques, attentes des professionnels de santé et des patients, gestion de l’équilibre financier... sont autant de facteurs à prendre en compte pour une meilleure gestion du système de santé, quel que soit le pays.7
Money, money, money
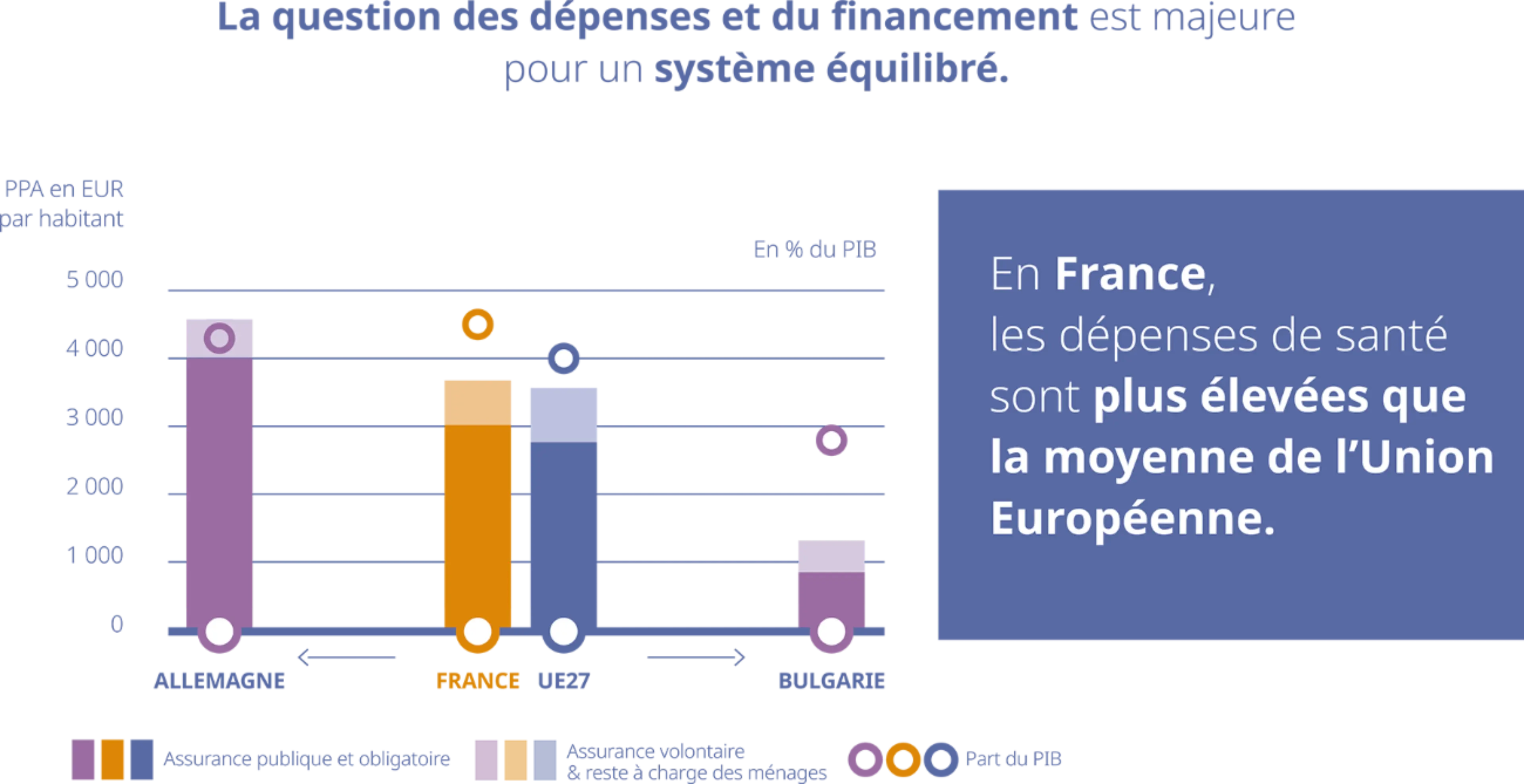
Quel que soit le type de système de santé, la question des dépenses et du financement est majeure pour un système équilibré.
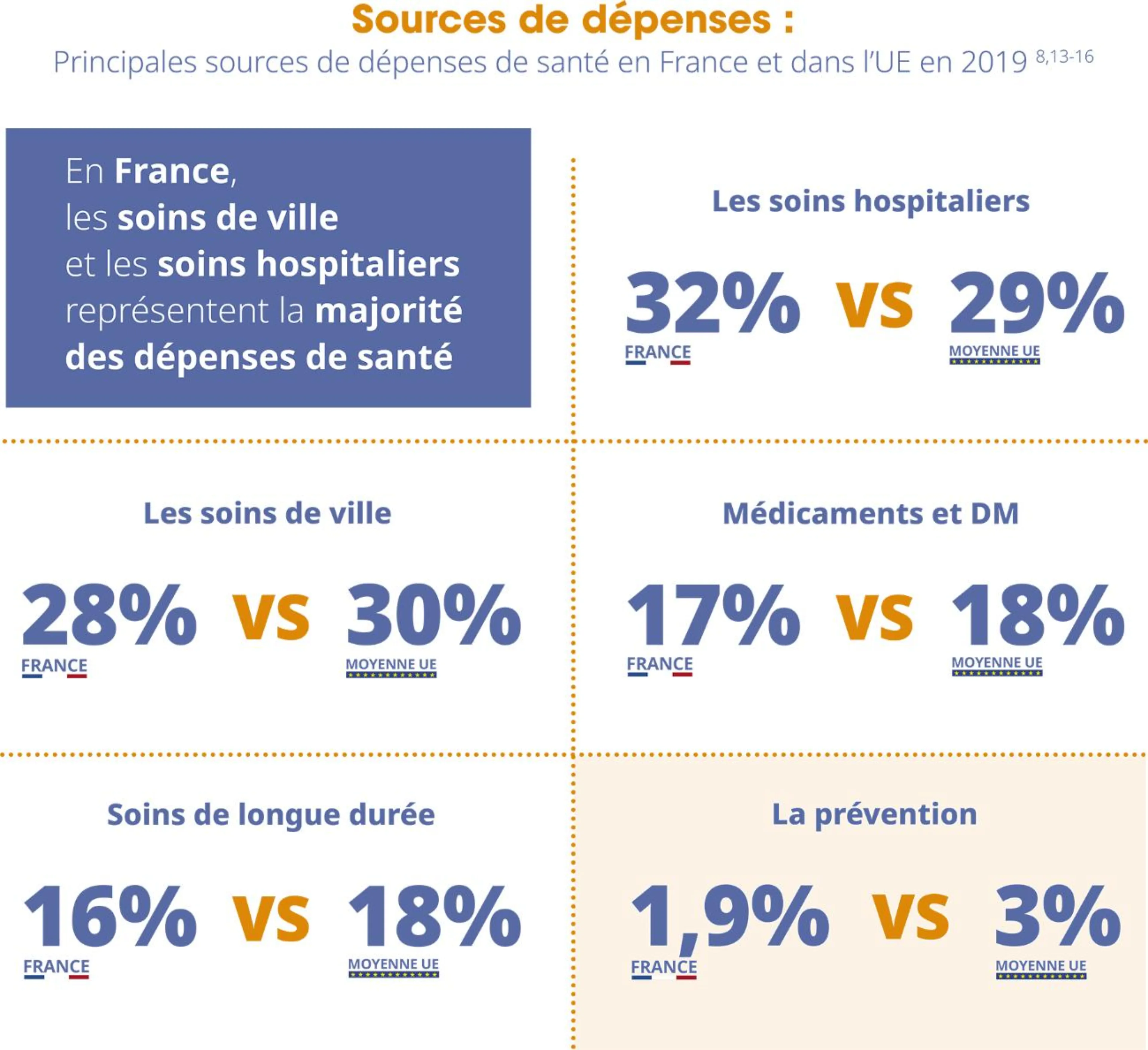
En France, les dépenses de santé sont plus élevées que la moyenne de l’Union Européenne. Avec 11,1 % du PIB en 2019, soit la proportion la plus élevée de l’UE (9,9 % en moyenne) et au même titre que l’Allemagne, la France atteint la première place en termes de dépenses de santé.8
En ce qui concerne les dépenses par habitant, la France se place à la 7ème position avec 3645 euros par habitant et par an.8
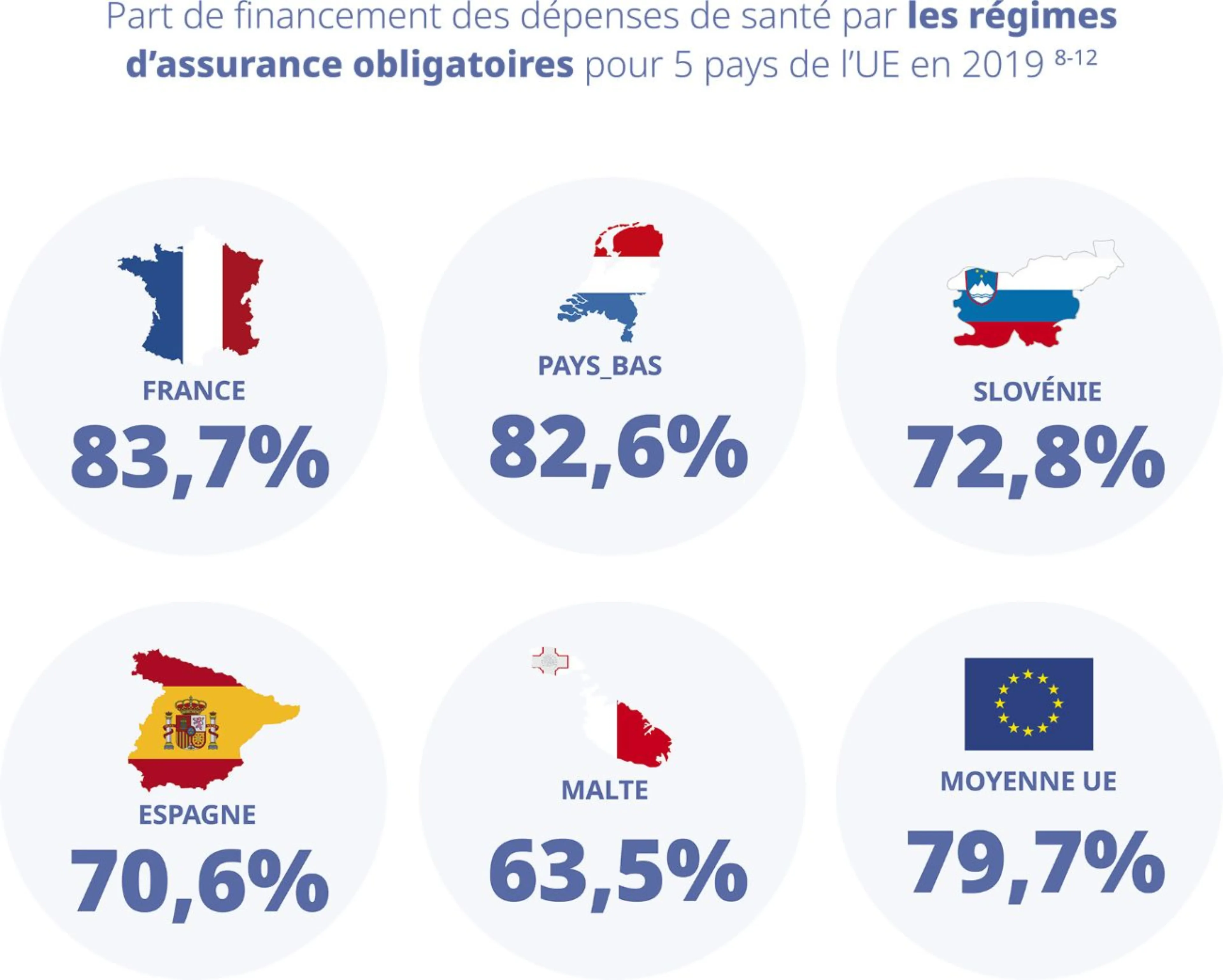
Alors se pose la question des sources de financement.
La majorité des dépenses de santé est financée par les régimes d’assurance obligatoire publics et privés. Pour la France, cette part s’élève à hauteur de 83,7 %, dont 77 % pour les régimes d’assurance publics et 6,7 % pour les assurances privées obligatoires.8
En France, les soins de ville et les soins hospitaliers représentent la majorité des dépenses de santé. La prévention, quant à elle, représente très peu de dépenses. Cependant on observe une certaine variabilité selon les pays de l’UE.8
Systèmes de santé : la performance à la clé
Aujourd’hui on ne peut affirmer qu’un type de système de santé est meilleur qu’un autre ou que la performance d’un système de santé dépend exclusivement du type de système adopté. Car de nos jours, chaque pays emprunte des fondements de l’un ou l’autre des modèles, avec parfois des pratiques bien différentes des références d’origine.35
Au-delà donc des dénominations, plusieurs indicateurs permettent d’évaluer la performance des systèmes de santé. Pour la mesurer, on s’appuie alors notamment sur des critères d’efficacité et d’accessibilité aux soins, représentés par exemple par la mortalité évitable grâce à la prévention ou aux traitements, le nombre d’hospitalisations évitables, ou encore les besoins médicaux non satisfaits.8
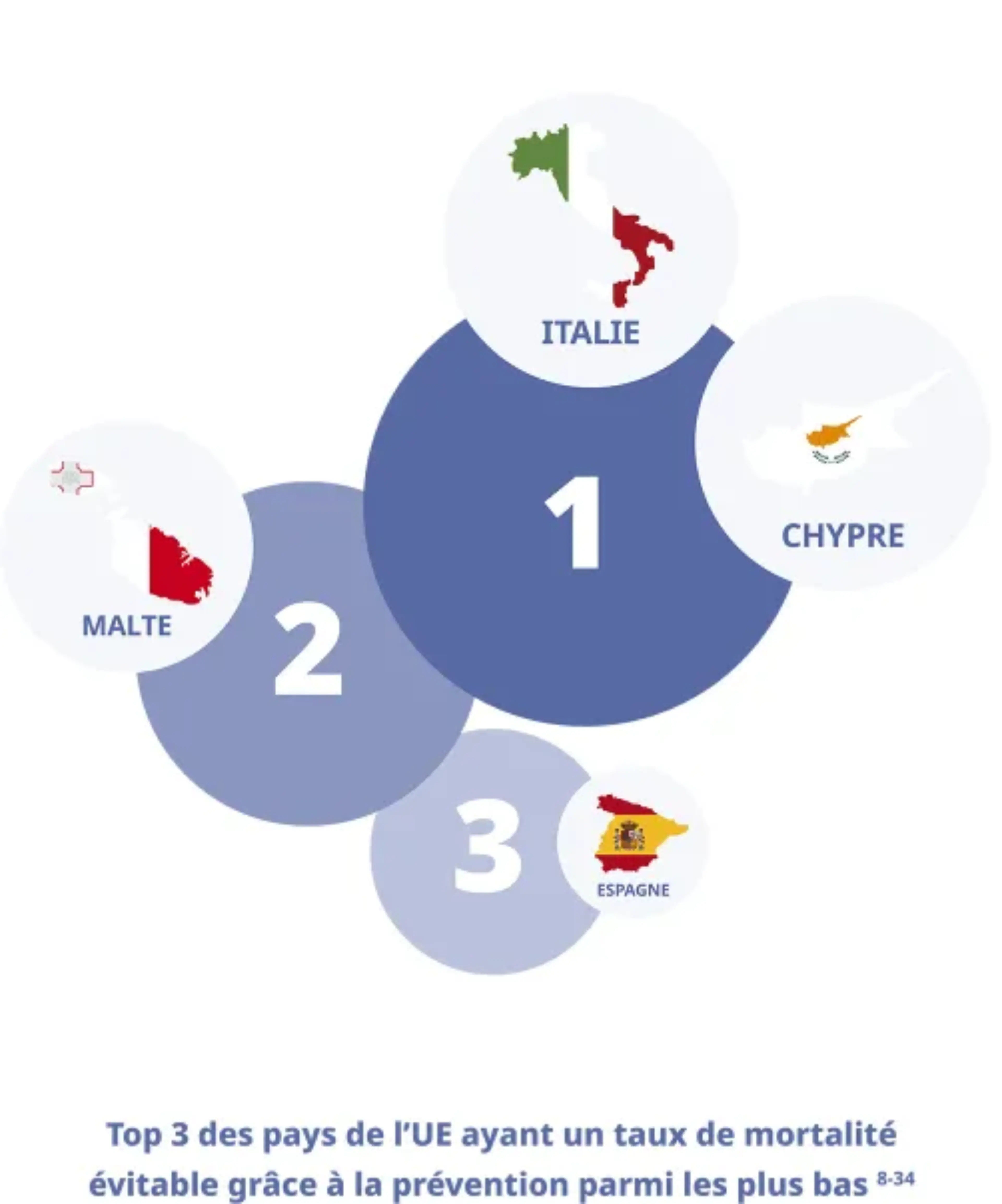
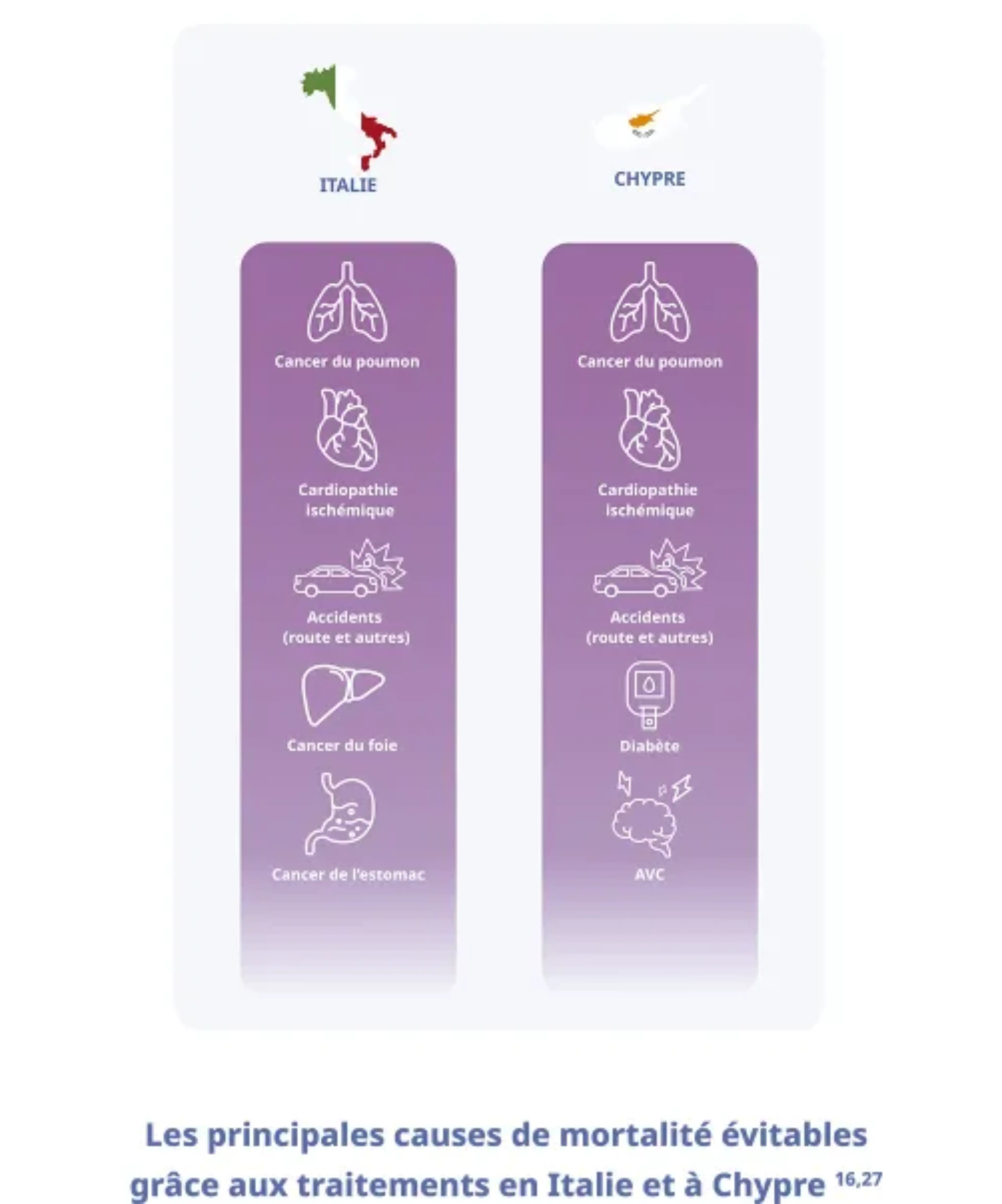
On entend par mortalité évitable grâce à la prévention tout décès qui peut être évité principalement par des interventions de santé publique et des soins de prévention. Dans l’UE, l’Italie et Chypre se détachent et arborent la première place avec les taux les plus bas, 104 décès pour 100 000 habitants.8

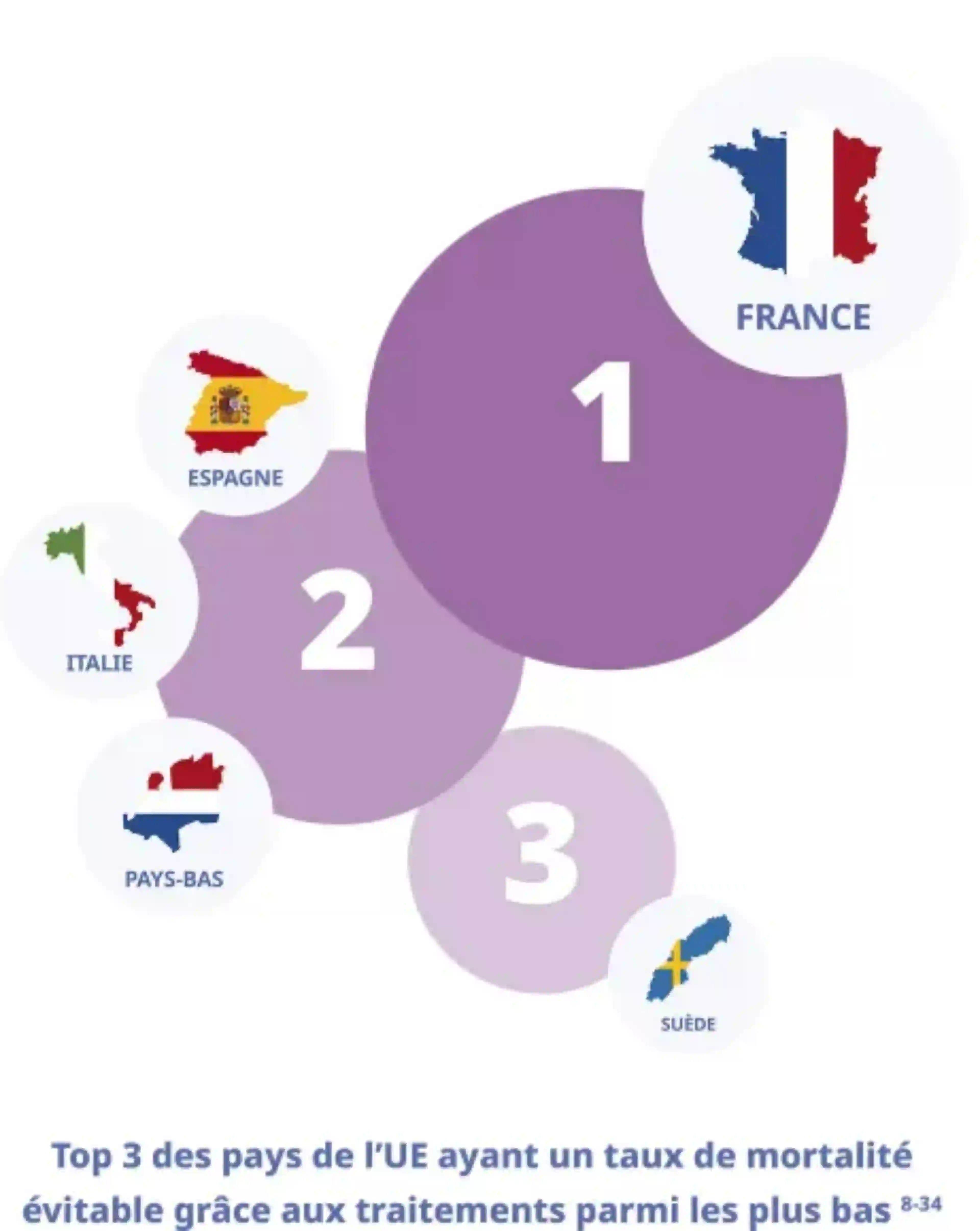
Concernant la mortalité évitable grâce aux traitements, cela comprend tout décès pouvant être évité principalement par des interventions de type dépistages et traitements.
La France se place cette fois en tête avec un taux de mortalité évitable de 63 pour 100 000 habitants, témoignant de l’efficacité du système de santé pour prendre en charge les personnes atteintes d’affections aiguës.8

En ce qui concerne les maladies chroniques et transmissibles, un grand nombre d’hospitalisations pourraient être évitées grâce à plus de prévention et à une meilleure organisation des soins de premiers recours.8
Aujourd’hui en France, les principales causes d’hospitalisations évitables restent l’asthme, la BPCO, l’insuffisance cardiaque congestive et le diabète.
Et, même si la France se situe en meilleure position que la moyenne de l’UE pour les 3 premières, le diabète, quant à lui, est de 8 % supérieur à cette moyenne.
Les dispositifs visant à améliorer la prise en charge du diabète et des maladies chroniques mis en place depuis des années ont permis des gains d’efficience du système de santé, mais il reste cependant du chemin à parcourir.8
Pour évaluer la performance des systèmes de santé, il est également question d’accessibilité aux soins.
La France est bien classée sur ce critère puisque la part des dépenses de santé non remboursées est la plus faible de toute l’UE : 9,3 % versus 15,4 % en moyenne pour l’ensemble des pays de l’UE.8
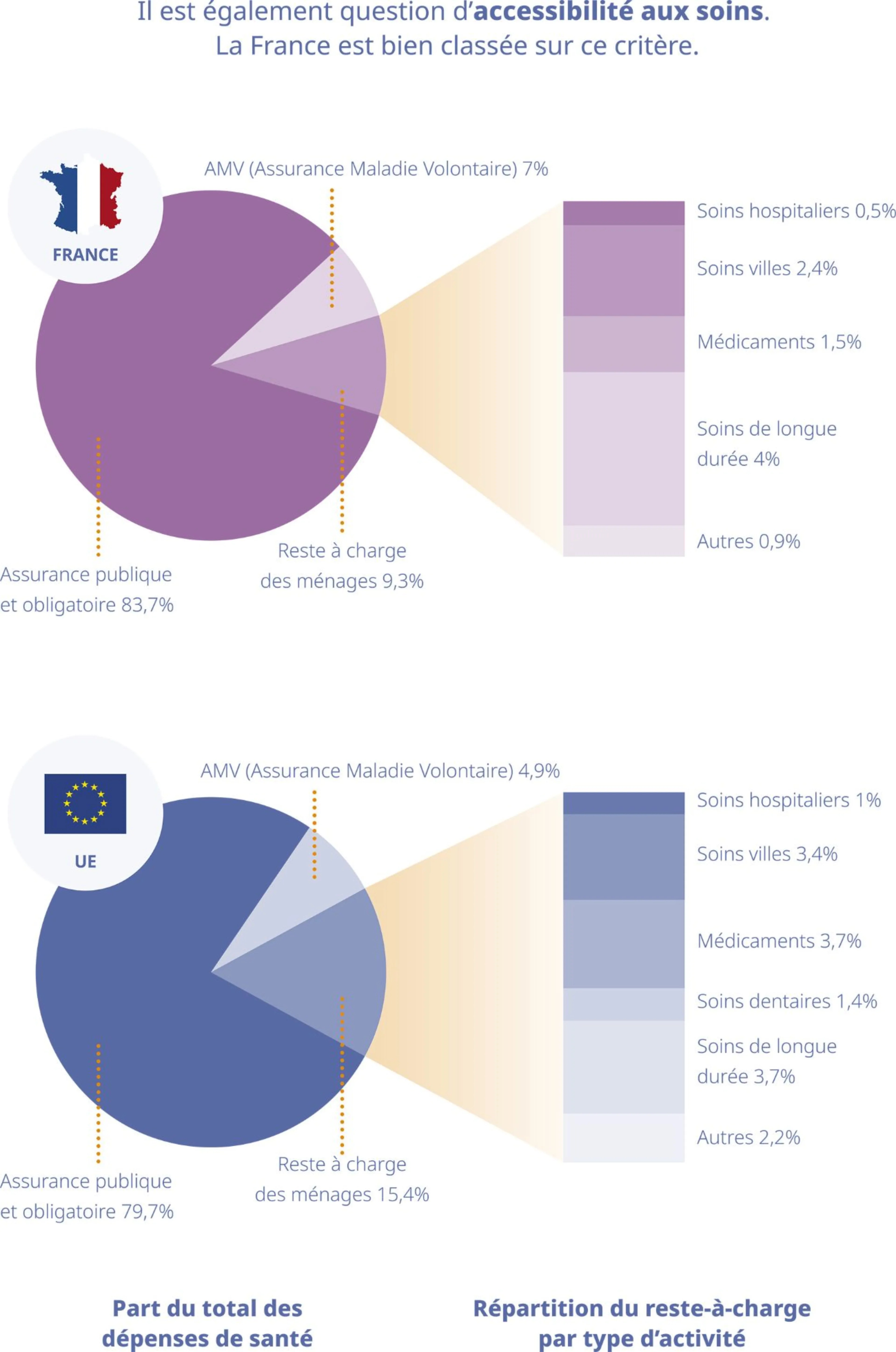
L’accessibilité aux soins se mesure également par la proportion des besoins médicaux non satisfaits dans la population : pour des raisons de coûts, de distance, ou de délais d’attente.
En France en 2019, 1,2 % de la population faisait état de besoins médicaux non satisfaits. Cette proportion semble cependant varier selon le revenu puisque 2,4 % des personnes du quintile inférieur de revenus annonçaient renoncer à des soins médicaux versus 0,4 % des personnes du quintile supérieur.8
Une variabilité qui semble également s’observer dans la majorité des pays de l’UE.11
En France comme dans tout pays de l’UE et probablement de manière internationale, l’amélioration des systèmes de santé a de l’avenir.
Parce que la part des décès évitables reste considérable, grâce à la prévention, grâce au développement des traitements, à l’optimisation de la prise en charge, ou encore au système de remboursement des soins... On ne peut conclure qu’un système est supérieur à l’autre tant le nombre de paramètres entrant en jeu est important.
Il convient donc de mettre en place, suivre et analyser chaque initiative, de la plus locale à la plus large, afin d’espérer améliorer le système de santé et ainsi l’espérance de vie en bonne santé de la population.
Références
- Vallin J & Meslé F. Origine des politiques de santé. Chapitre 106. P303-26.
- Le Taurillon. Les systèmes de santé en Europe. 13.06.2020. Accessible sur https://www.taurillon.org/les-systemes-de-sante-en-europe. Consulté le 28/06/2022.
- Geoconfluences. Système de santé. Accessible sur http://geoconfluences.ens-lyon.fr/glossaire/systeme-de-sante Consulté le 28/06/2022.
- Vie publique, Systèmes bismarckien et beveridgien d'État providence : quelles caractéristiques ? Mis à jour le 23/11/2021. Accessible sur https://www.vie-publique.fr/fiches/24113-systemes-bismarckien-et-beveridgien-detat-providence. Consulté le 28/06/2022.
- Sénat. La protection sociale. Mis à jour le 29/06/2022. Accessible sur https://www.senat.fr/lc/lc10/lc10_mono.html. Consulté le 28/06/2022.
- Defrenne F. Repenser le financement du système de santé. 30/09/2016. Accessible sur https://www.maisonmedicale.org/Repenser-le-financement-du-systeme-de-sante.html. Consulté le 28/06/2022.
- Mossé P. Bismarck et Beveridge : des prototypes aux archétypes. Après-demain 2017 ;2(42):12-4
- OCDE/European Observatory on Health Systems and Policies (2021), France: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Espagne: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Pays-Bas: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Malte: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Slovénie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Portugal: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Finlande: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Lettonie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Chypre: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Allemagne: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Autriche: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Belgique: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Bulgarie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Croatie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Danemark: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Estonie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Grèce: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Hongrie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Irlande: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Italie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Lithuanie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Luxembourg: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Pologne: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Roumanie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Slovaquie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Suède: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- OCDE/European Observatory on Health Systems and Policies (2021), Tchéquie: Profils de santé par pays 2021, State of Health in the EU, OECD Publishing, Paris/European Observatory on Health Systems and Policies, Brussels.
- Gaeta M et al. An overview of different health indicators used in the European Health Systems. J Prev Med Hyg 2017;58:E114-E1.
MAT-FR-2203786 - 06/2022